Sindrome dell’Intestino Permeabile (Leaky Gut)


INTESTINO: l’interfaccia tra l’ambiente esterno ed interno dell’organismo
Nel gergo comune si identifica l’intestino con la sua attività escretoria, ma viene ignorato che questo organo è sede di molteplici funzioni, alcune delle quali producono effetti su organi e sistemi esterni al tratto gastro-enterico. Il suo epitelio di rivestimento è la mucosa con la superficie più ampia del corpo umano e rappresenta l’interfaccia di passaggio dall’ambiente esterno a quello interno dell’organismo.
Le funzioni principali di questa barriera fisica, biochimica ed immunologica sono quelle di:
- assorbimento dei nutrienti digeriti (aminoacidi, zuccheri, trigliceridi, acqua, ecc.);
- difesa da tossine, patogeni, antigeni di diversa natura o altri peptidi ad azione immunogena.
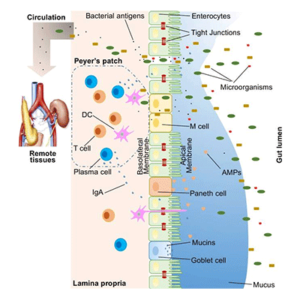
Non si può considerare l’intestino separato dal suo strato di muco e dal microbiota che si è formato sin dalla vita intrauterina (con le sue batteriocine, citochine ed immunoglobuline), ma andrebbe considerato come un’unica unità funzionale (Fig. 1).
Il legame tra il rivestimento intestinale e la scoperta della zonulina
Col termine inglese di leaky gut si intende un’alterata permeabilità intestinale (2).
Sebbene vi siano numerosi studi sulla leaky gut, questa condizione non è ancora pienamente uscita dall’ambito della ricerca; la sua presenza nell’insorgenza di intolleranze alimentari e di patologie extraintestinali di natura autoimmune è ormai assodata e in continua crescita. (3)
Fino a metà degli anni ’70 si riteneva che le cellule dell’epitelio intestinale fossero “incollate” tra loro senza soluzione di continuità e che esistesse solo il meccanismo di passaggio di sostanze attraverso gli enterociti (assorbimento transcellulare).
La scoperta della zonulina è stata fondamentale per la comprensione della permeabilità intestinale.
Partendo da studi sul colera e poi, successivamente a quelli, sul morbo celiaco, il medico italiano Alessio Fasano ha scoperto l’esistenza di una proteina chiamata zonulina (4) che unisce l’epitelio intestinale in giunzioni strette (tight junctions), lasciando uno spazio di appena 15 Angstrom. Questa scoperta ha reso possibile lo sviluppo delle conoscenze sui meccanismi che regolano i passaggi paracellulari, svelando che si tratta di un sistema dinamico che può aprire o chiudere questa via di comunicazione in base a determinati stimoli.
Che cosa causa l’alterazione nella permeabilità intestinale?
Le principali cause di un’alterazione della funzionalità della barriera intestinale che si accompagna con l’attivazione della zonulina sono:
- il cambiamento nella composizione del microbiota (disbiosi);
- l’uso dei farmaci antinfiammatori non steroidei (FANS);
- i chemio e radioterapici;
- l’alcol;
- lo stress;
- l’infiammazione sistemica;
- le infezioni.
La triade Genetica – Ambiente – Microbiota assume il ruolo chiave nella patogenesi di malattie correlate all’alterata permeabilità intestinale e, gli ultimi due, sono gli elementi su cui si può operare una prevenzione.
La genetica, un tempo considerata la determinante più importante del nostro destino, è stata notevolmente ridimensionata dopo la scoperta che il nostro codice è composto da solo 23.000 geni, rispetto ai circa i 120.000 previsti.
L’elemento “dieta” per nutrire le componenti della microflora intestinale
 Risulta chiaro che il fattore ambientale più importante su cui agire è la dieta che, oltre a nutrirci e ad essere una chiave di modulazione epigenetica, fornisce il cibo per le colonie di microrganismi che abitano il nostro intestino.
Risulta chiaro che il fattore ambientale più importante su cui agire è la dieta che, oltre a nutrirci e ad essere una chiave di modulazione epigenetica, fornisce il cibo per le colonie di microrganismi che abitano il nostro intestino.
Per lo stesso motivo, gli alimenti industriali, ricchi di additivi, coloranti, conservanti, ecc.*, diventano quasi indigeribili e non adatti a nutrire le componenti sane della nostra microflora intestinale. Dobbiamo ricordare che i rapidi cambiamenti alimentari avvenuti nelle ultime decine d’anni, hanno snaturato l’alimentazione dell’uomo, sbilanciandola e impoverendola di valori nutritivi e di fibre; ciò ha indotto altresì modifiche della tipologia di microbiota commensale, riducendo la ricchezza in specie e cambiandone i rapporti.
*I principali additivi su cui fare attenzione e la cui presenza sta crescendo esponenzialmente in un’ampia varietà di cibi, inclusi i prodotti da forno, le carni conservate e i latticini sono: zuccheri, sale, emulsionanti (es. mono e digliceridi), solventi organici, nano particelle, transglutaminasi microbica, enzimi (5).
La presenza di una leaky gut permette l’accesso di un antigene dal lume intestinale al sistema immunitario presente nella lamina propria dell’intestino con conseguente attivazione del tessuto linfoide e produzione di una cascata di reazioni immunitarie.
Quali sono le patologie associate alla sindrome dell’intestino permeabile?
Le principali patologie per le quali la letteratura scientifica conferma l’associazione di sindrome dell’intestino permeabile sono:
- Morbo Celiaco
- Diabete mellito di tipo 1
- Asma
- Sclerosi multipla
- Malattie infiammatorie croniche intestinali
- Spondilite anchilosante
- Obesità
- Epatopatia steatosica non-alcolica (NAFLD)
- Psoriasi
Come intervenire in caso di alterata permeabilità intestinale:
 La strategia che al momento risulta essere la più efficace è quella di adottare una dieta basata principalmente su vegetali, frutta e cibi integrali, scegliendo alimenti ad azione antinfiammatoria.
La strategia che al momento risulta essere la più efficace è quella di adottare una dieta basata principalmente su vegetali, frutta e cibi integrali, scegliendo alimenti ad azione antinfiammatoria.
Risulta opportuno monitorare le allergie alimentari e le intolleranze, inclusa la sensibilità al glutine non celiaca seguita con una dieta opportuna.
Per chi è celiaco è opportuno eseguire periodicamente delle verifiche sulla propria alimentazione e sull’eventuale presenza di cross-contaminazioni.
Riduzione o consumo solo occasionale degli alcolici. Utilizzo dei FANS solo secondo necessità o in accordo con i piani terapeutici aggiornati.
Escludere i prodotti confezionati e tutti gli alimenti che contengono gli additivi menzionati.
Introdurre la pratica quotidiana di tecniche specifiche atte alla riduzione dello stress. (es. mindfulness – ne abbiamo parlato in questo articolo, coerenza cardiaca, yoga, Qi-gong).
Ci sono specifici integratori che hanno un’azione regolatoria sull’epitelio intestinale quali la glutammina, lo zinco, i probiotici e il Saccharomyces boulardii, nonché alcuni farmaci ancora in fase di trial clinici, che agirebbero direttamente sulle “tight junction”.
Bibliografia
(1) Mu Q, Kirby J, Reilly CM, Luo XM. Leaky Gut As a Danger Signal for Autoimmune Diseases. Front Immunol. 2017 May 23;8:598. https://www.frontiersin.org/articles/10.3389/fimmu.2017.00598/full
(2) Green P, Jones R. Celiac Disease: A Hidden Epidemic. New York, NY: Harper Collins; 2006:98.
(3) Barbara G. et al., Mucosal permeability and immune activation as potential therapeutic targets of probiotics in irritable bowel syndrome. J Clin Gastroenterol. 2012 Oct;46 Suppl:S52-5.
(4) Fasano A. Intestinal permeability and its regulation by zonulin: diagnostic and therapeutic implications. Clin Gastoenterol H. 2012;10(10):1096-1100.
(5) Lerner A, Matthias T. Changes in intestinal tight junction permeability associated with industrial food additives explain the rising incidence of autoimmune disease. Autoimmun Rev. 2015;14(6):479-489.
Articolo a cura di:
Dr. Francesco Bonucci – Biologo Nutrizionista
I consigli alimentari presenti nell’articolo non sono da intendersi sostitutivi di un piano alimentare personalizzato e sono da adattare ai casi specifici.
Foto: 123RF Archivio Fotografico | ©Irina Strelnikova, 86189593, 2018-02-10 | ©Wang Chun-Kuan, 69812970, 2018-02-10 | ©guniita, 67016194, 2018-02-10 | Fig. 1: © 2017 Mu, Kirby, Reilly and Luo. This is an open-access article distributed under the terms of the Creative Commons Attribution License (CC BY). The use, distribution or reproduction in other forums is permitted, provided the original author(s) or licensor are credited and that the original publication in this journal is cited, in accordance with accepted academic practice. No use, distribution or reproduction is permitted which does not comply with these terms.
- Il 12 Febbraio 2018